РЕЗЮМЕ
- Гипертония — проблема для 1,3 млрд жителей Земли.
- Существующие лекарства для снижения артериального давления недостаточно эффективны, со временем к ним развивается привыкание.
- Блокирование выработки ангиотензиногена в печени — решительно новый действенный способ удержания давления в норме.
- Предполагается очень редкий режим дозирования грядущих лекарств: один раз в месяц, квартал или даже полгода.
- Зилебесиран (zilebesiran) и тонламарсен (tonlamarsen) — быстро, надежно, дорого!
ЧТО ПРОИЗОШЛО
«Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) и «Айонис фармасьютикалс» (Ionis Pharmaceuticals) разработали новаторские препараты, предназначенные для лечения гипертонии.
Передовое лечение обещает помочь даже в том случае, если артериальное давление никак не поддается снижению имеющимся арсеналом гипотензивных лекарственных средств.
Экспериментальные зилебесиран (zilebesiran) и тонламарсен (tonlamarsen) обращаются к совершенно новому механизму действия, прежде не задействовавшемуся в лечении гипертонии и предполагающему подавление выработки ангиотензиногена в печени.
Существуют весомые предпосылки, что должная терапевтическая эффективность грядущих лекарств сохранится при очень редком режиме дозирования, когда препараты назначаются подкожными инъекциями один раз в три или даже шесть месяцев.
В дальнейшем эти лекарства могут превратиться в еще более удобные пероральные таблетки или капсулы, принимаемые, к примеру, один раз в неделю или месяц.
ПОЧЕМУ ЭТО ВАЖНО
Артериальная гипертензия, или гипертония, — сложное многофакторное заболевание, проявляющееся повышенным артериальным давлением крови.
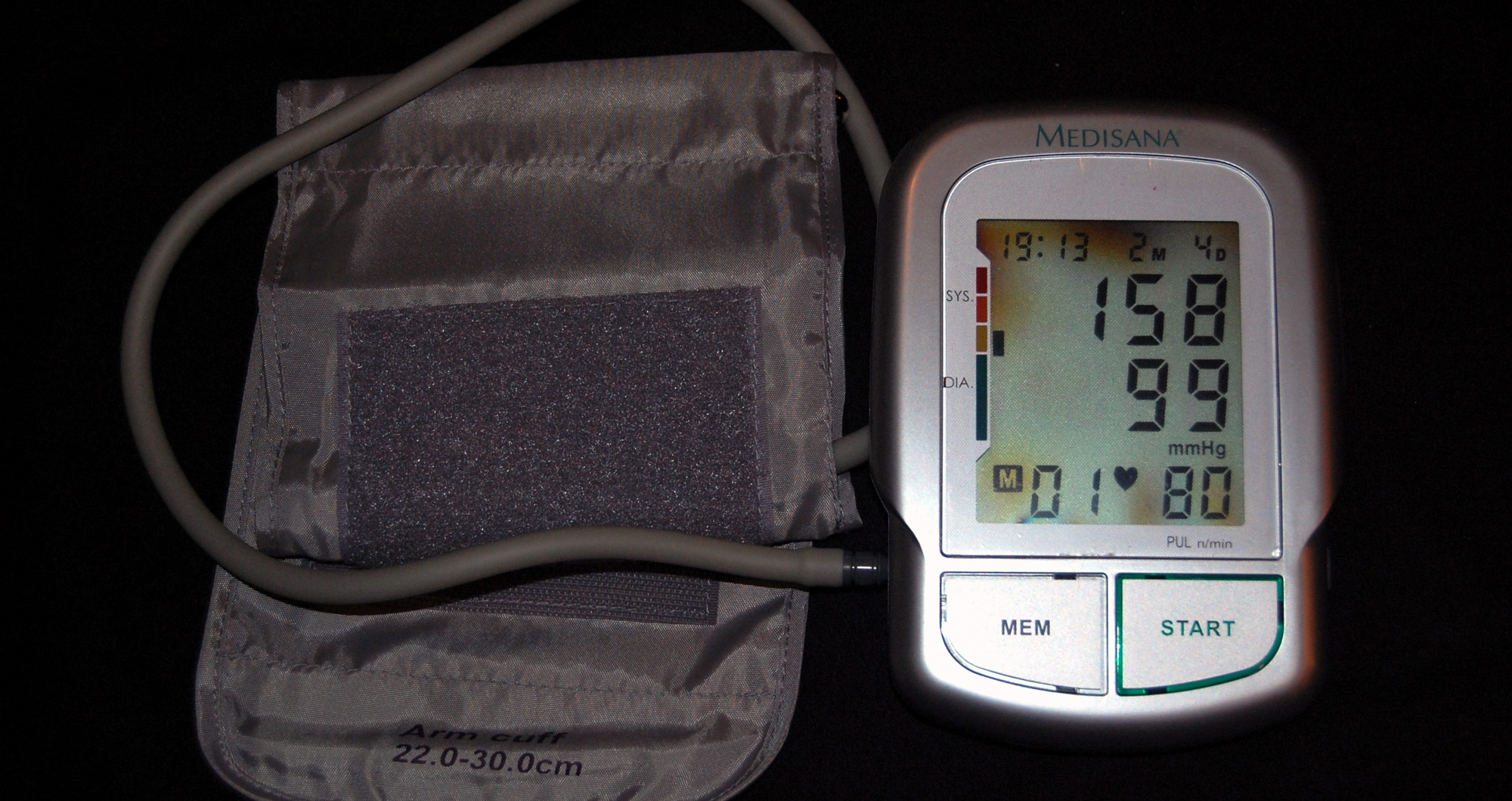
Клинический диагноз гипертонии, согласно большинству консенсусных руководств, ставится, когда систолическое артериальное давление превышает 140 мм рт. ст., а диастолическое — 90 мм рт. ст. [1] [2] [3]. При этом, однако, Американская кардиологическая ассоциация (AHA) совместно с Американской коллегией кардиологов (ACC) рекомендуют ставить диагноз артериальной гипертензии при соответствующих показателях выше 130 и 80 мм рт. ст. [4].
Гипертонией страдает каждый четвертый мужчина и каждая пятая женщина на планете — всего свыше 1,28 млрд жителей Земли в возрасте 30–79 лет [5].
Гипертония — одна из ведущих причин преждевременной смерти.
Неконтролируемая гипертония, то есть когда ее терапия не проводится надлежащим образом или она вообще остается без какого-либо лечения, увеличивает риск развития или ухудшения сердечно-сосудистых заболеваний и нарушений мозгового кровообращения — ишемической болезни сердца и инсульта, а также способствует прогрессированию хронической болезни почек [6] [7] [8] [9].
Несмотря на наличие эффективных лекарственных препаратов для снижения давления, фармакотерапия гипертонии оставляет желать много лучшего. При этом половине больных, придерживающихся хронического приема гипотензивных лекарственных средств, не удается выйти к целевым показателям артериального давления [10].
Частично это является следствием, во-первых, неспособности лечащего врача начать или интенсифицировать (усилить) медикаментозную терапию и, во-вторых, плохой приверженности пациентов к ежедневному приему пероральных лекарственных препаратов [11] [12] [13].
Ситуация осложняется тем, что даже когда артериальное давление кажется хорошо контролируемым на основе периодических измерений, контроль над гипертонией может оставаться неоптимальным из-за выраженной вариабельности артериального давления в течение суточного цикла и в долгосрочной перспективе [14] [15] [16].
РЕШЕНИЕ ПРОБЛЕМЫ
Хроническая гиперактивность ренин-ангиотензин-альдостероновой системы (РААС) считается одним из основных факторов патогенеза сердечно-сосудистых заболеваний, включая гипертонию, сердечную недостаточность, сердечную гипертрофию, атеросклероз [1] [2].
Ингибирование сигнального пути РААС ингибиторами ангиотензинпревращающего фермента (АПФ) или блокаторами рецепторов ангиотензина II (БРА) — один из наиболее эффективных методов лечения артериальной гипертензии и сердечной недостаточности со сниженной фракцией выброса (HFrEF) [3] [4] [5] [6] [7].
Однако ключевым препятствием для реализации этого подхода в полную силу является то, что он увеличивает риск целевой токсичности, проявляющейся главным образом гиперкалиемией и нарушением функции почек. Другими словами, приходится прибегать к более низким клиническим дозам, что тем самым ограничивает возможность для оптимального ингибирования РААС, которое иначе предоставило бы более выраженные клинические преимущества в отношении снижения артериального давления [8].
Фармакологическое ингибирование нисходящего каскада сигнального пути РААС также приводит к формированию компенсаторных путей в вышележащем каскаде, что еще больше снижает терапевтическую эффективность гипотензивных лекарственных препаратов [9] [10] [11].
Нацеливание на верхний каскад сигнального пути РААС путем сайленсинга (подавления экспресии) вырабатываемого печенью ангиотензиногена (AGT) — принципиально новый подход к сдерживанию активности РААС [12].
Поскольку ангиотензиноген является единственным предшественником всех пептидов ангиотензина, его сайленсинг характеризуется рядом потенциальных преимуществ по сравнению с большинством существующих способов ингибирования РААС [13] [14] [15] [16] [17] [18].
Так, тканеспецифическое подавление выработки ангиотензиногена в печени, никак не затрагивающее ингибирование РААС в почках, позволяет надеяться на улучшенный профиль безопасности, потому что сохраняются почечный гомеостаз и механизм обратной канальцево-клубочковой связи. В итоге снижаются риски роста уровня калия и почечной дисфункции.
К минимуму сведен риск развития компенсаторных механизмов, которые проявляются в ответ на применение АПФ или БРА и которые парадоксальным образом пытаются восстановить уровни ренина, альдостерона и ангиотензина II.
Более полное ингибирование локальной выработки ангиотензина II в сосудистой или сердечной тканях принесет пользу пациентам с резистентной гипертонией или сердечной недостаточностью.
ALNYLAM PHARMACEUTICALS И НОВАТОРСКОЕ ЛЕЧЕНИЕ ГИПЕРТОНИИ
«Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) разрабатывает экспериментальный препарат зилебесиран (zilebesiran), построенный на терапевтической модальности РНК-интерференции, неоднократно доказавшей собственную медицинскую состоятельность.
Раннестадийная клиническая проверка зилебесирана оказалась весьма успешной, и потому этот препарат-кандидат приглянулся «Рош» (Roche), которая в конце июля 2024 года оформила с «Алнайлам» партнерское соглашение [1].
Согласно договоренностям, швейцарский фармацевтический гигант выдаст «Алнайлам» авансом 310 млн долларов, а затем будет выплачивать дополнительные суммы по мере разработки, регуляторного одобрения и продаж готового препарата — совокупно до 2,8 млрд долларов. Реализация зилебесирана в США будет осуществляться совместно на равных условиях извлечения прибыли, во всех других странах продажей будет заниматься «Рош», отчисляя «Алнайлам» определенное роялти.
ЗИЛЕБЕСИРАН: КАК ОН РАБОТАЕТ
Ренин-ангиотензин-альдостероновая система (РААС) представляет собой сигнальный каскад, который надежно доказал свою определяющую роль в регуляции артериального давление и подавление которого сопровождается хорошо известными гипотензивными эффектами [1] [2] [3] [4] [5] [6] [7].
Вопрос о том, блокировать или не блокировать РААС, давно не является актуальным в клинических сценариях сердечной недостаточности, диабетической нефропатии, хронической болезни почек. Усилия фармотрасли направлены на оптимизацию этой блокады.
[membership level=»2,3″ show_noaccess=»true»]
Зилебесиран (zilebesiran, ALN-AGT) таргетирован против ангиотензиногена (AGT), который является самым ранним предшественником ангиотензина I (проангиотензина), дающего начало ангиотензину II — олигопептидному гормону, который входит в состав РААС и который вызывает сужение сосудов и повышение артериального давления [8].
Зилебесиран построен на базе РНК-интерференции (RNAi) — естественного механизма сайленсинга генов (подавления их экспрессии) на стадии транскрипции, трансляции, деаденилирования или деградации матричной РНК (мРНК) при помощи малой интерферирующей РНК (миРНК). За открытие RNAi была вручена Нобелевская премия в 2006 году [9].
Зилебесиран вмешивается в работу мРНК гена AGT, что отражается его сайленсингом. Ингибирование синтеза ангиотензиногена в печени приводит к устойчивому снижению уровня ангиотензина I и в конечном итоге ангиотензина II. В следствии этого снижается артериальное давление, поскольку ангиотензин II равно как самостоятельно оказывает сосудосуживающий эффект, так и делает это посредством стимуляции синтеза вазопрессина.
Конструктивно зилебесиран состоит из двух частей: химически модифицированной миРНК против AGT и N-ацетилгалактозаминового (GalNAc) лиганда, связывающего асиалогликопротеиновый рецептор 1 (ASGR1) на гепатоцитах в целях таргетной доставки препарата в печень, где эндосомальное накопление миРНК, медленная их утилизация и рециклинг подпитывают нокдаун AGT на протяжении длительного времени.
Зилебесиран обращается к фирменной технологии GalNAc-конъюгатов Enhanced Stabilization Chemistry Plus (ESC+), которая позволяет осуществлять весьма редкое подкожное введение лекарства, вкупе наделяя его высокой селективностью и широким терапевтическим индексом.
[/membership]
ЗИЛЕБЕСИРАН: ВСЁ ПОЛУЧИТСЯ
В пользу того, что технологический подход «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) сработает в задаче лечения гипертонии, свидетельствуют поставленные ею на коммерческие рельсы РНК-интерференционные препараты против редких заболеваний:
- «Онпаттро» (Onpattro, патисиран) и «Амвуттра» (Amvuttra, вутрисиран): лечение наследственного транстиретинового амилоидоза (hATTR) с полинейропатией (hATTR-PN), ранее известного как семейная амилоидная полинейропатия (FAP) [1] [2].
- «Гивлаари» (Givlaari, гивосиран): лечение острой печеночной порфирии (AHP) [3].
- «Окслумо» (Oxlumo, лумасиран): лечение первичной гипероксалурии 1-го типа (PH1) [4] [5].
Все эти препараты применяются в режиме редкого дозирования. Так, «Онпаттро» требует внутривенных вливаний один раз в три недели, «Гивлаари» необходимо назначать подкожными инъекциями один раз в месяц, а «Окслумо» и «Амвуттра» вводятся подкожно один раз в квартал.
Кроме того, «Новартис» (Novartis) выпустила «Леквио» / «Сибрава» (Leqvio / Sibrava, инклисиран) — РНК-интерференционный препарат, предназначенный для мощного снижения уровня холестерина липопротеинов низкой плотности (ЛПНП) посредством подкожных инъекций один раз в полгода. За оригинальной идеей «Леквио» / «Сибрава» стоит всё та же «Алнайлам».

«Леквио» / «Сибрава»: новейшее лекарство от «очень плохого» холестерина
Две инъекции инклисирана в год — и о высоком холестерине можно забыть.
ЗИЛЕБЕСИРАН: ЭФФЕКТИВНОСТЬ И БЕЗОПАСНОСТЬ
NCT03934307
Клиническое исследование NCT03934307 фазы I (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое) привлекло взрослых пациентов с повышенным систолическим давлением (легко-умеренная гипертония: 130–165 мм рт. ст.), не принимающих каких-либо гипотензивных препаратов (либо ранее не лечивших гипертонию, либо отказавшихся от таких лекарств).
[membership level=»2,3″ show_noaccess=»true»]
Участники получили по одной подкожной дозе зилебесирана (zilebesiran) в различных дозах или плацебо.
Результаты в 200-мг подгруппе зилебесирана по прошествии 8 недель следующие [1]:
- Снижение сывороточного уровня ангиотензиногена (AGT) более чем на 90% сохранялось в течение 3 месяцев.
- Усредненное снижение систолического артериального давления (САД) и диастолического артериального давления (ДАД) составило 11±2 и 8±1 мм рт. ст., причем у некоторых испытуемых максимальное снижение составило 19 и 12 мм рт. ст.



Результаты по истечении 12 недель таковы [2]:
- В подгруппах зилебесирана в дозе 100 мг и выше отмечено устойчивое снижение сывороточного уровня AGT более чем на 90%, при этом в 800-мг подгруппе указанное снижение составило 96–98%.
- Назначение зилебесирана в дозе 100 мг и выше обеспечило снижение САД не менее чем на 10 мм рт. ст., при этом в 800-мг подгруппе снижение САД превысило 15 мм рт. ст.
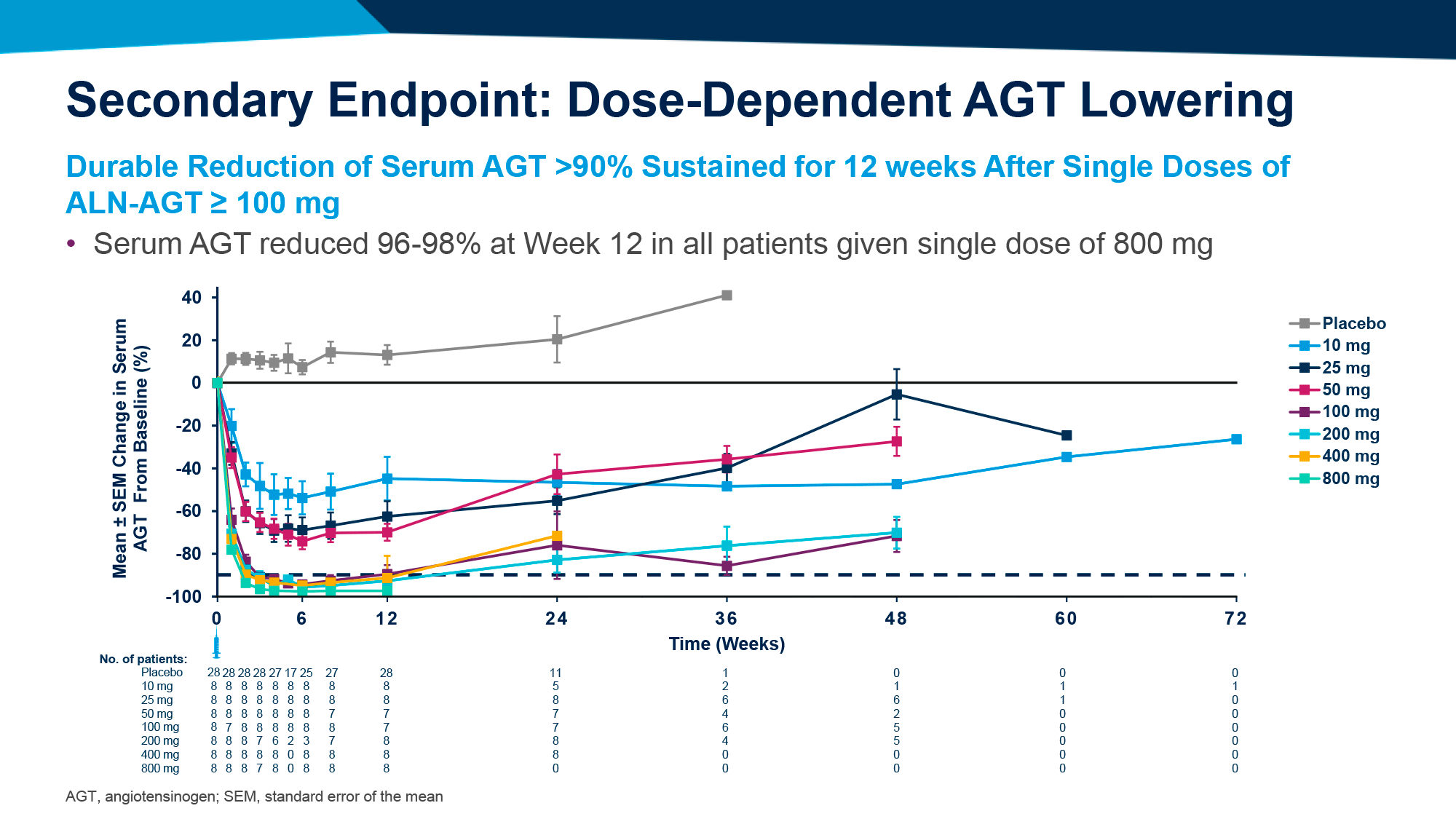
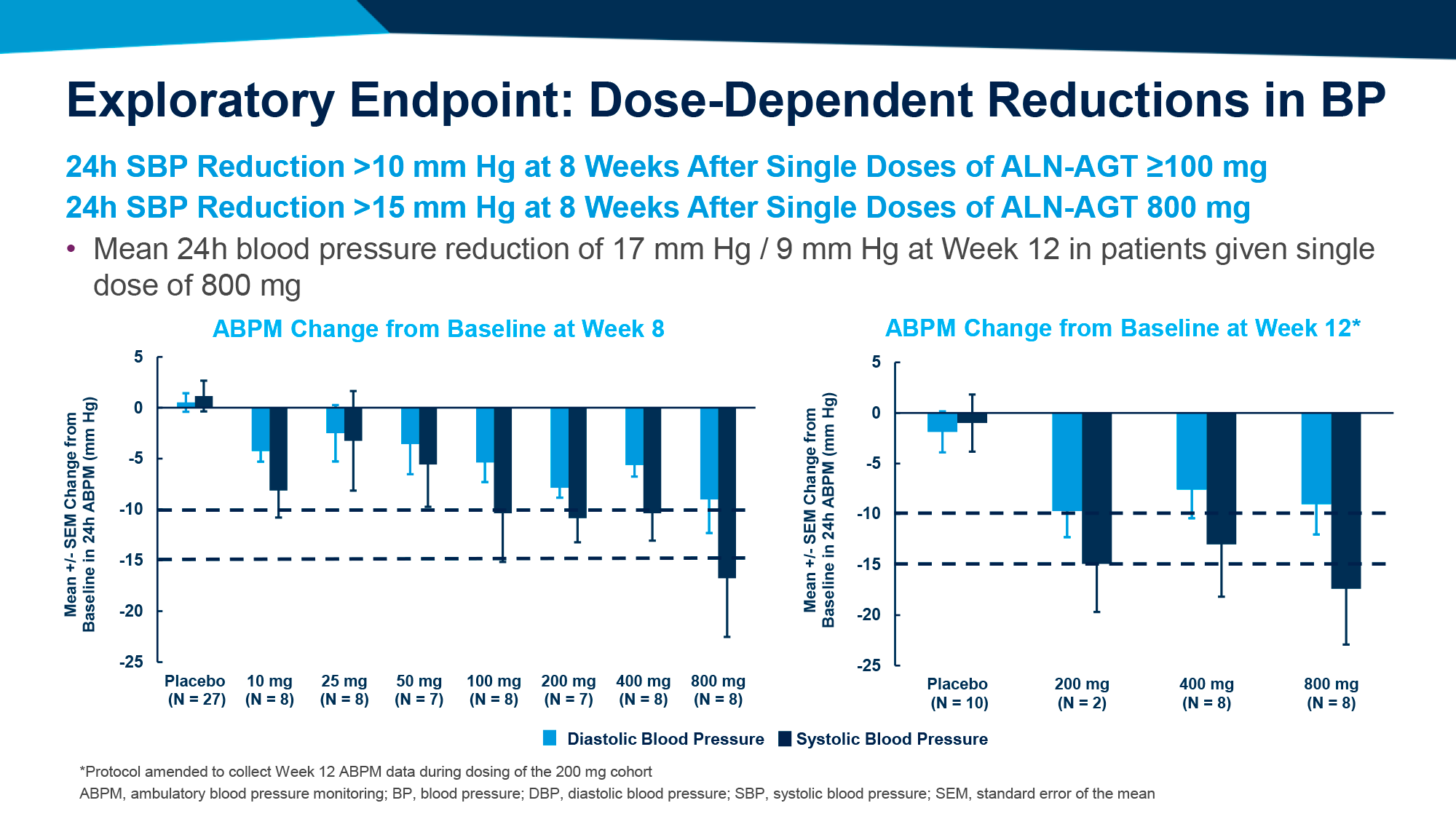
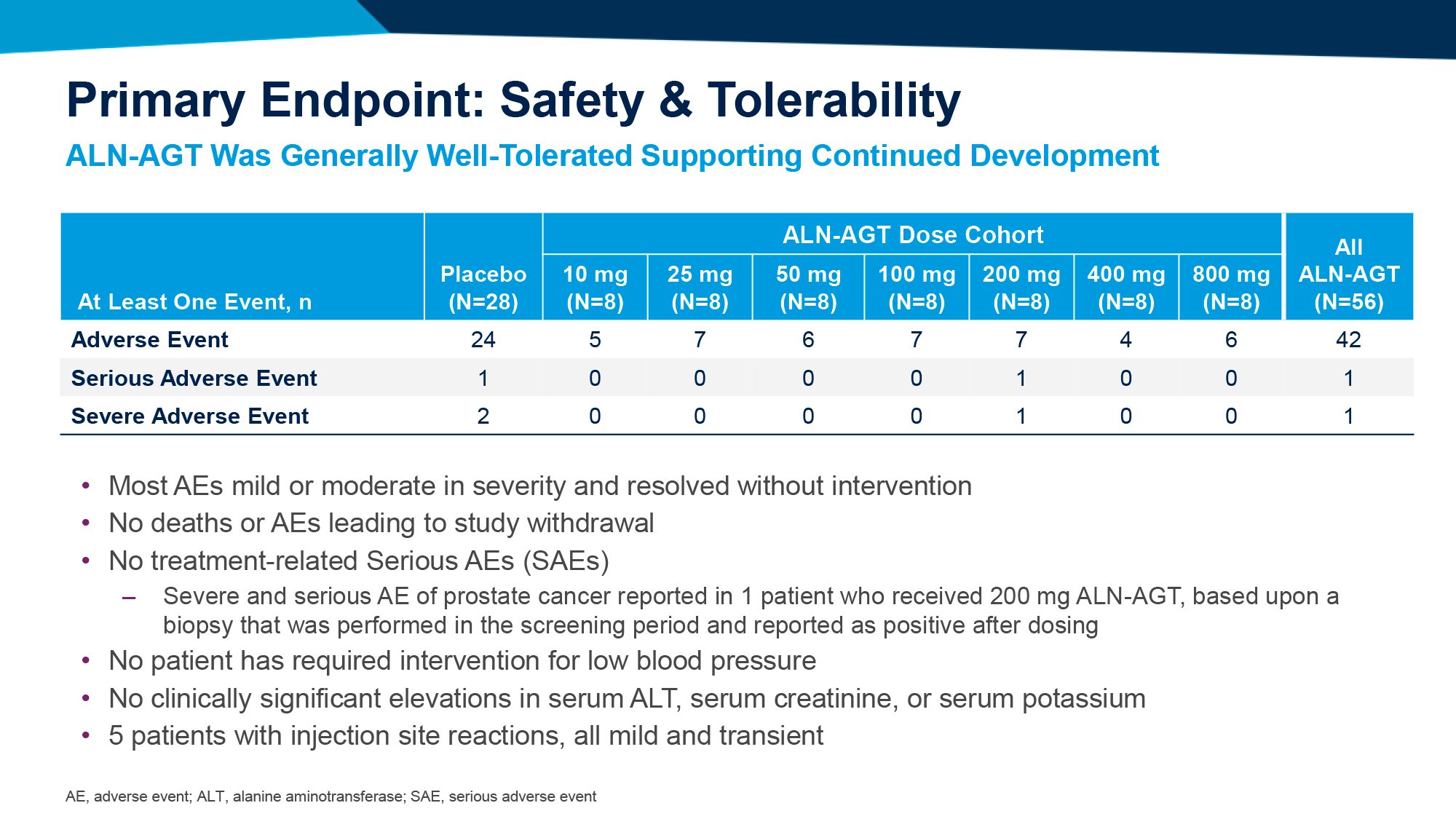
После 24 недель продемонстрированы следующие исходы [3]:
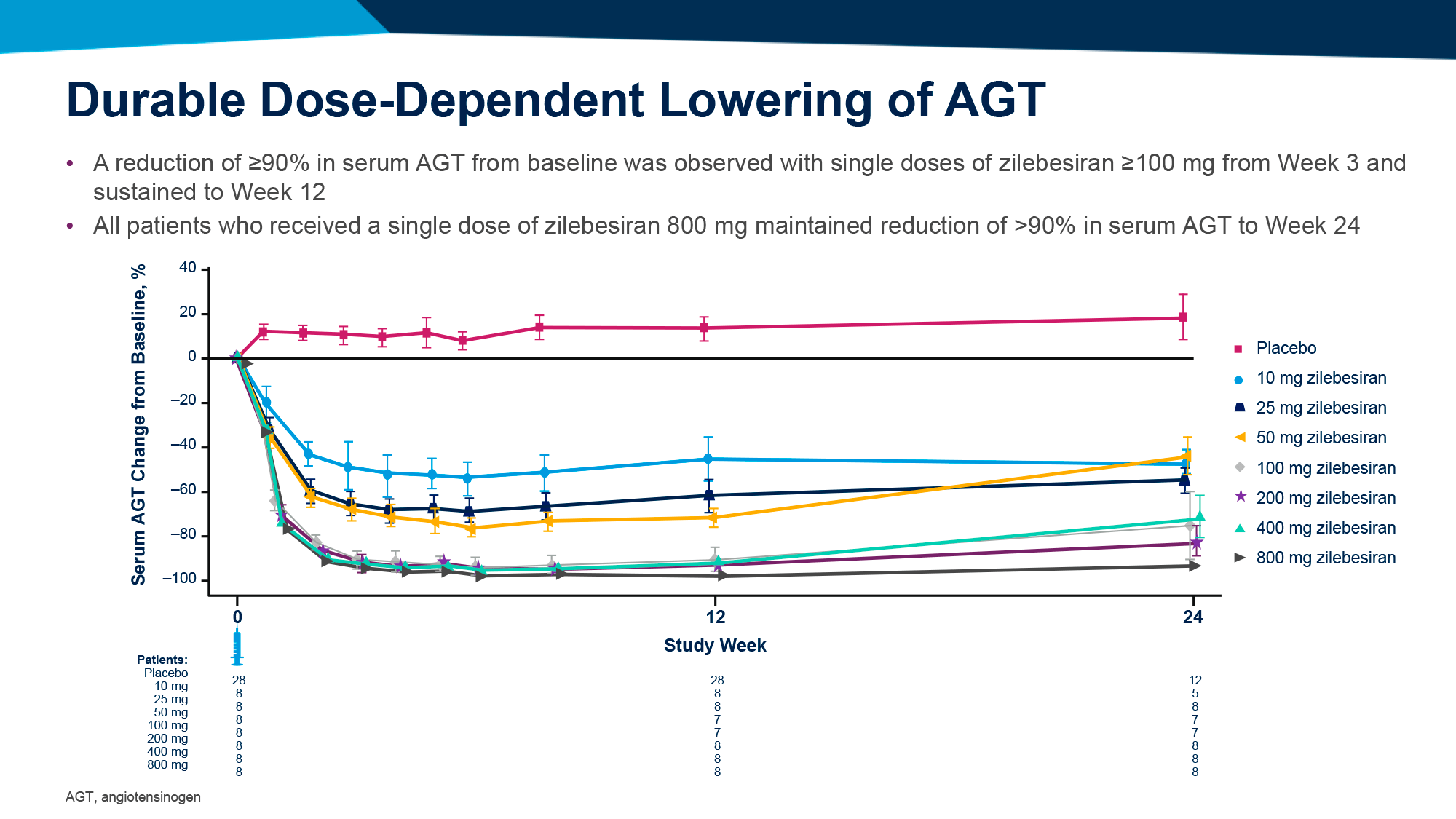
- На 3-й неделе наблюдений применение зилебесирана в дозе 100 мг и выше привело к снижению сывороточного уровня AGT более чем на 90%, которое сохранялось на протяжении 12 недель, причем в 800-мг подгруппе указанное снижение было устойчивым в течение 24 недель.
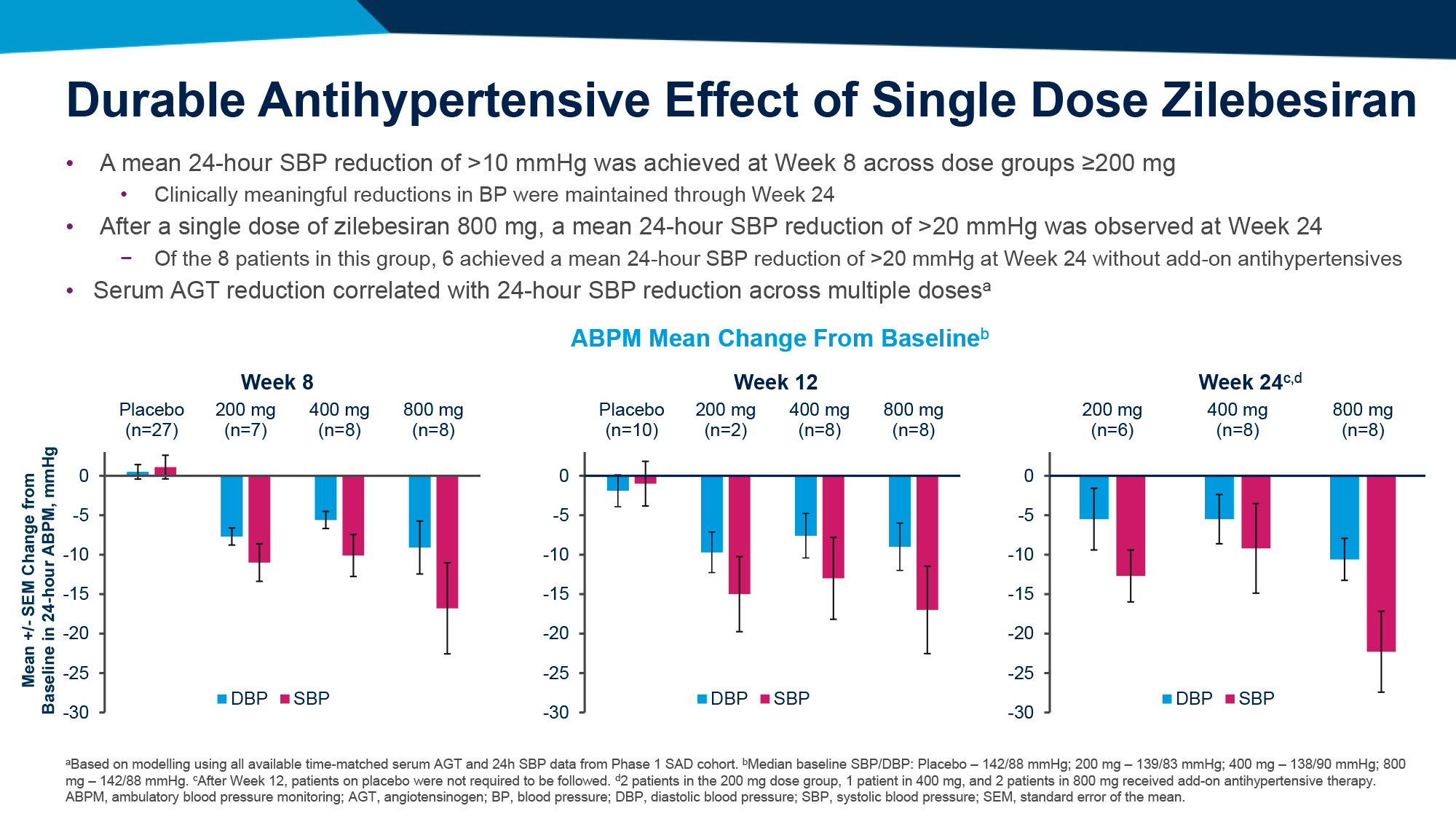
- На 8-й неделе наблюдений назначение зилебесирана в дозе 200 мг и выше привело к снижению САД не менее чем на 10 мм рт. ст. и продолжило сохранять свое клинически значимое падение вплоть до 24-й недели.
- На 24-й неделе наблюдений в 800-мг подгруппе зилебесирана снижение САД превысило 20 мм рт. ст., причем у 6 из 8 пациентов этого удалось добиться без каких-либо дополнительных гипотензивных препаратов.
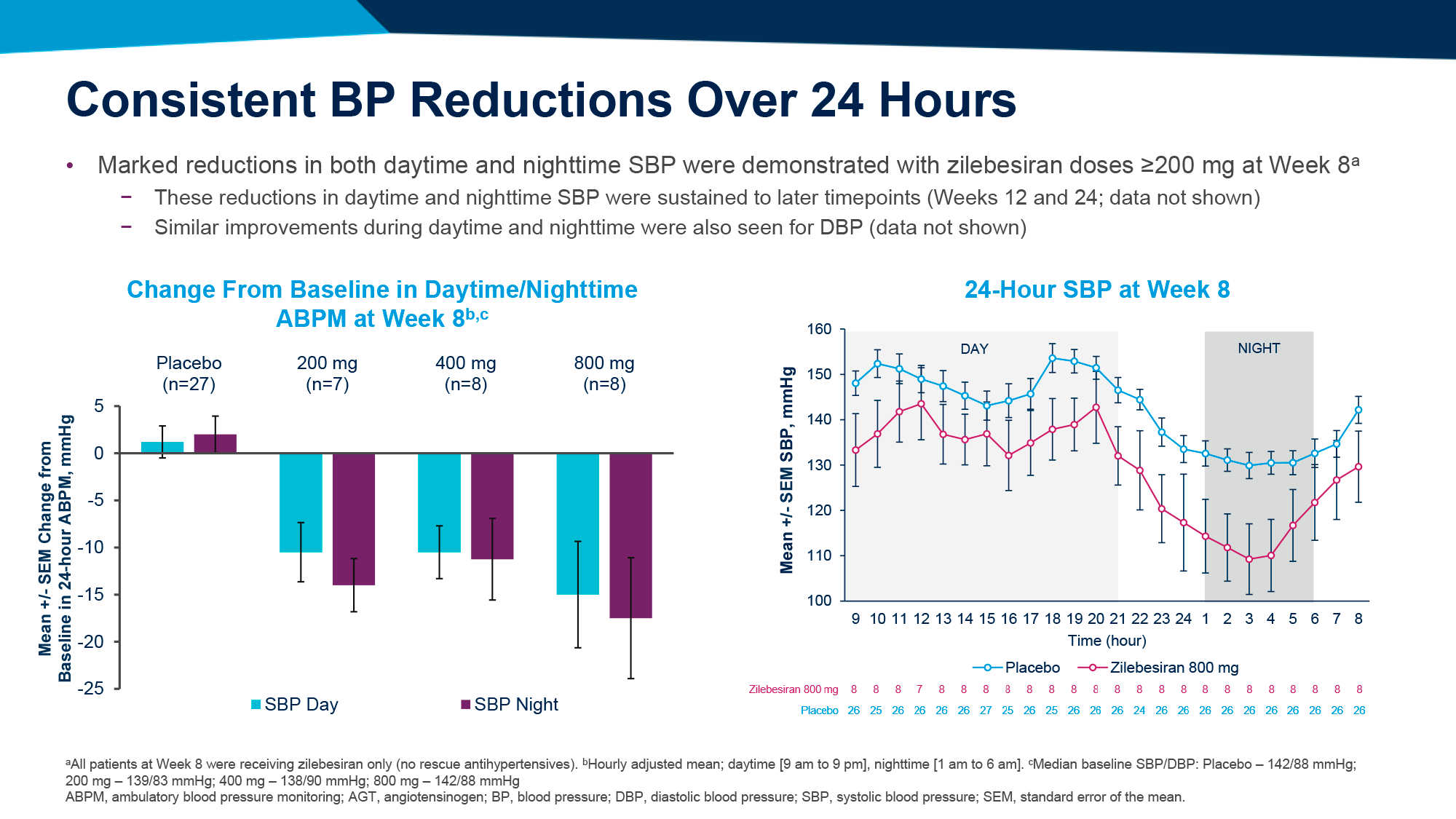
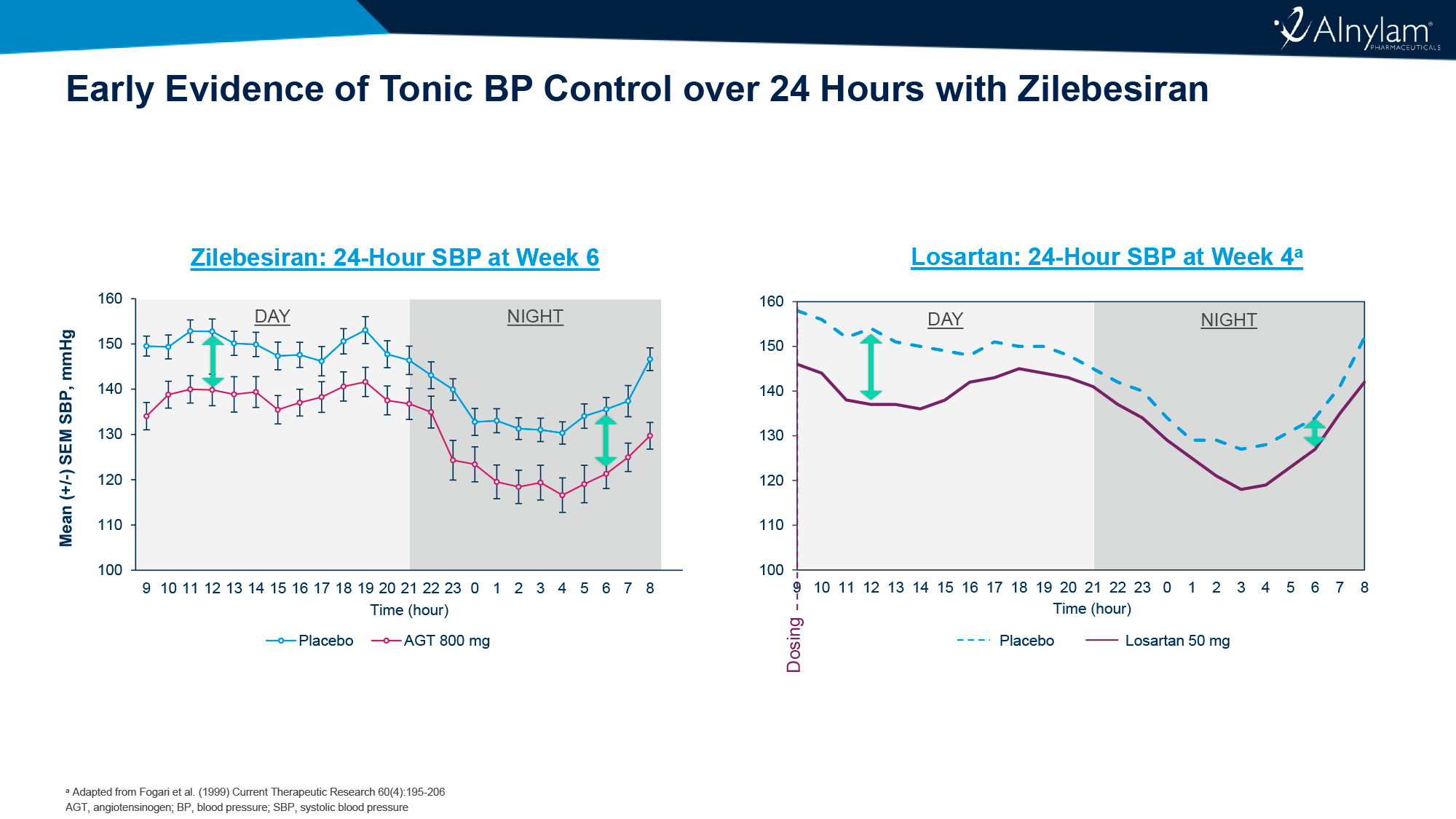
- Зилебесиран в дозе 200 мг и выше обеспечил стабильное и устойчивое снижение САД и ДАД в дневное и ночное время, что свидетельствует о возможности достижения тонического контроля над артериальным давлением в течение длительного периода.
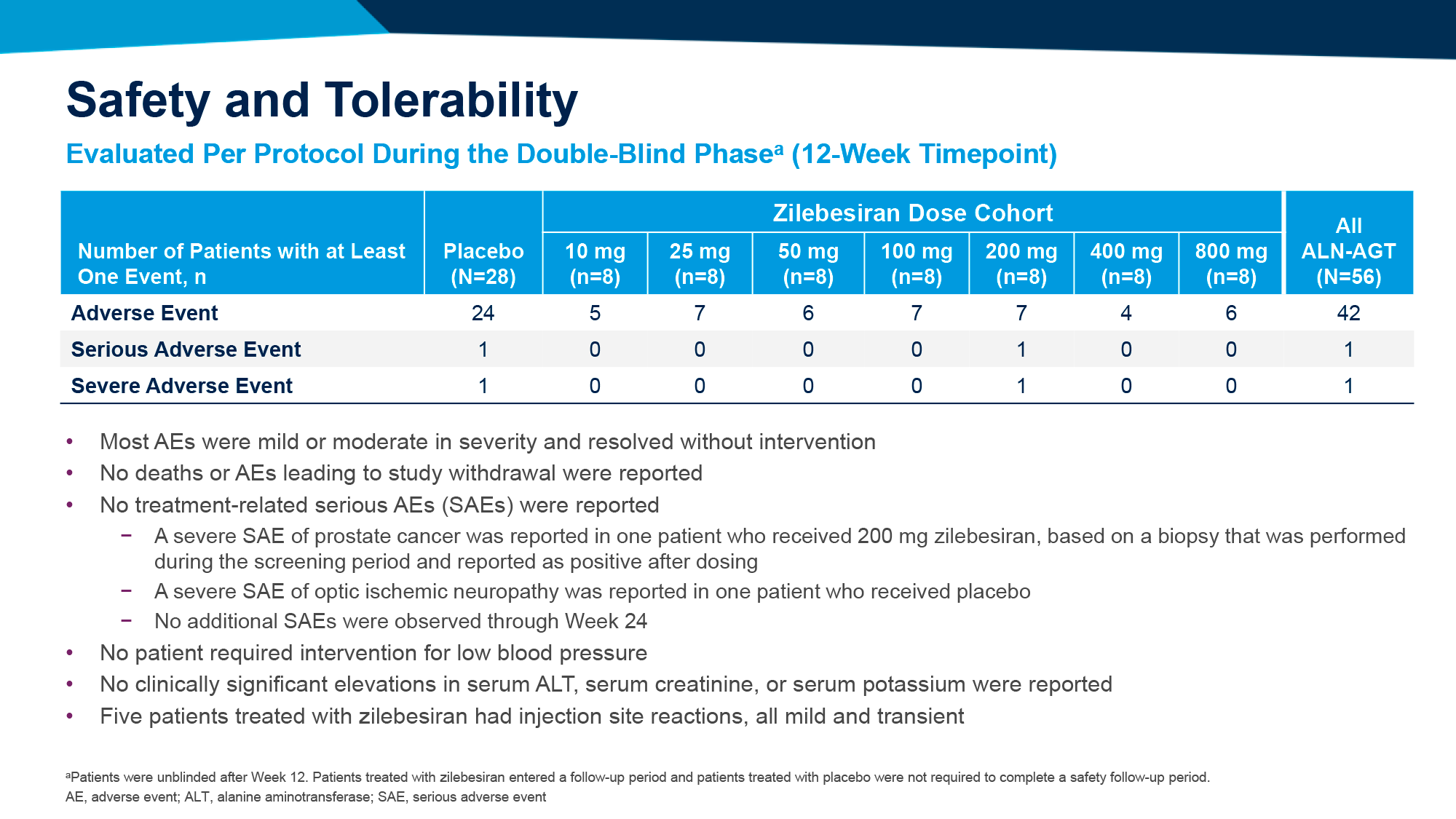
Назначение зилебесирана характеризовалось приемлемой переносимостью, каких-либо серьезных нежелательных явлений (НЯ) в ответ на его назначение не зарегистрировано.
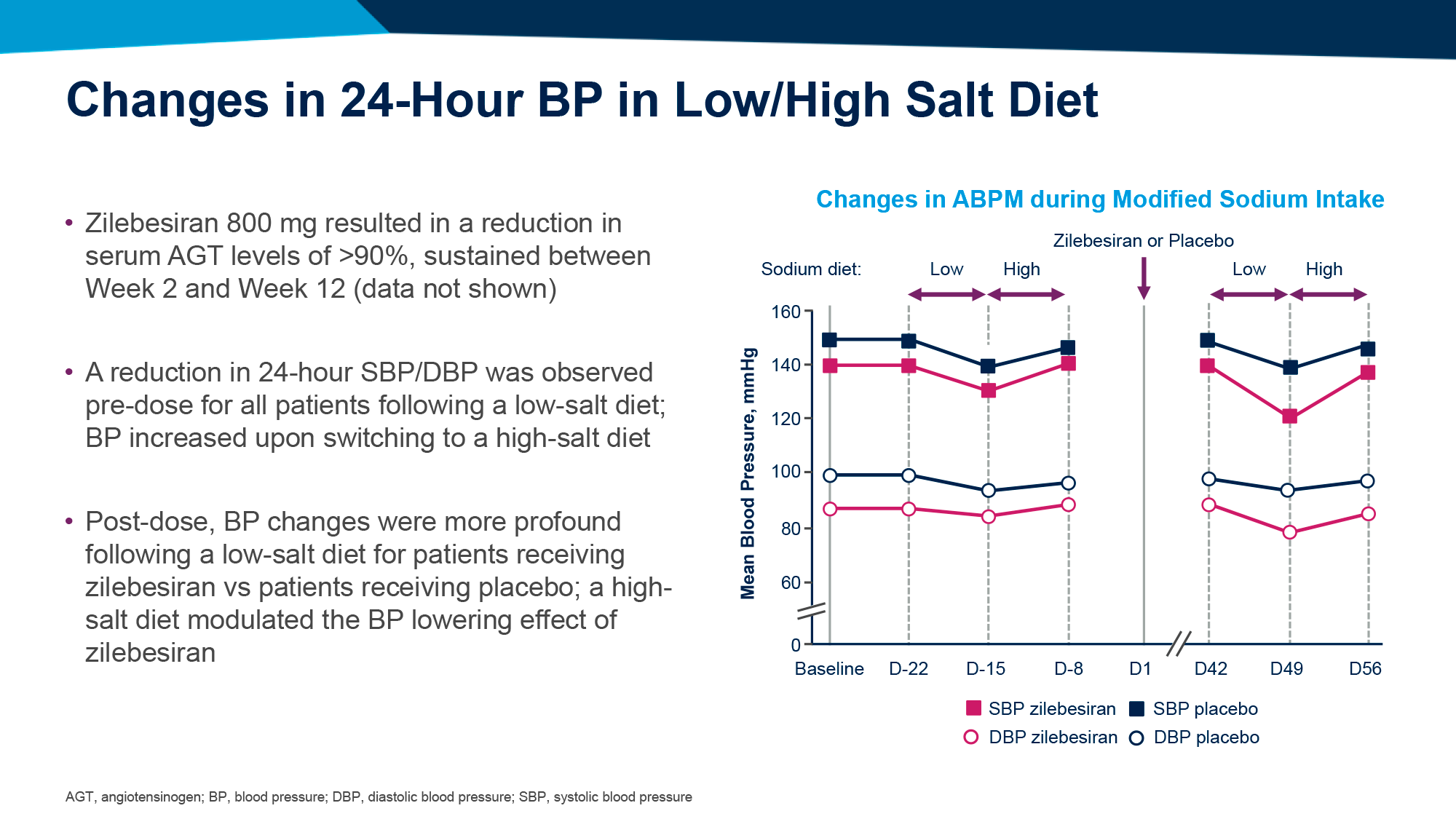
«Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) дополнительно изучила 800-мг дозу зилебесирана на фоне низкосолевой диеты или попутного ежедневного назначения 300 мг ирбесартана (irbesartan), блокатора рецепторов ангиотензина II (БРА).
Проверка зилебесирана при рационе с низким содержанием соли, рекомендованной гипертоникам, была необходима для выяснения переносимости лечения ввиду истощения объема жидкости в организме по причине потери натрия, вызванного низкосолевой диетой, что способно привести к гипотензивным событиям.
Добавление ирбесартана результировало дополнительным снижением САД и ДАД на 6,4 и 3,2 мм рт. ст., причем без клинически значимых изменений сывороточных уровней креатинина и калия.
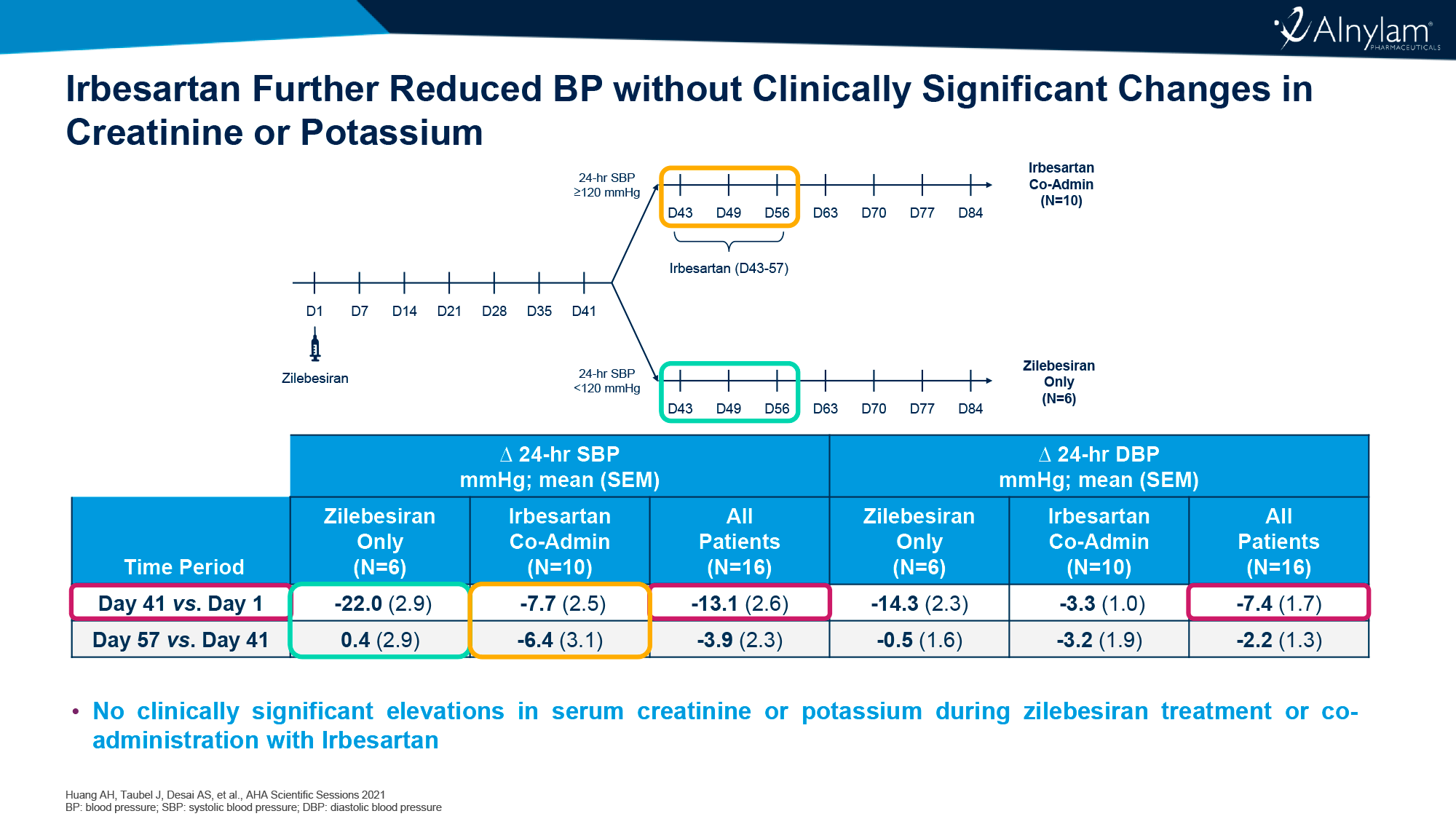
Выводы следующие: низкосолевая диета оказывает дополнительный эффект в виде усиленного снижения артериального давления, которое может упасть слишком низко, и потому в задаче предотвращения вероятных гипотензивных событий может пригодиться, напротив, высокосолевая диета.
«Алнайлам» также протестировала зилебесиран среди пациентов с гипертонией и ожирением II или III степени (индекс массы тела [ИМТ] > 35 кг/м2), но без сахарного диабета. Подтверждено выраженное и устойчивое снижение САД с отражающими механизм действия ростом уровня ренина и снижением уровней ангиотензина II и альдостерона.


[/membership]
KARDIA-1
Клиническое исследование KARDIA-1 (NCT04936035) фазы II (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое) проверило мононазначение зилебесирана (zilebesiran) среди взрослых пациентов (n=394) с легко-умеренной гипертонией (усредненное дневное систолическое артериальное давление [САД] в пределах 135–160 мм рт. ст.), ранее не лечивших гипертонию либо следующих стабильным курсом гипотензивных препаратов (в любом случае испытуемые не принимали таковые в ходе исследования) [1].
[membership level=»2,3″ show_noaccess=»true»]
На протяжении 6-месячного двойного слепого периода участники получали либо зилебесиран в дозе 150, 300 или 600 мг каждые 6 месяцев или 300 мг каждые 3 месяца, либо плацебо каждые 3 месяца. В последующем 6-месячном открытом периоде пациенты из группы плацебо переводились на зилебесиран.
Изменения артериального давления (мм рт. см.) относительно плацебо фиксировались двумя способами: посредством суточного мониторирования артериального давления (СМАД) и однократного измерения артериального давления сфигмоманометром (ОИАДС).
Результаты получились следующими [2] [3] [4].
По истечение 3 месяцев изменение САД, согласно СМАД, составило: −14,1 (95% ДИ [здесь и далее]: −19,2, −9,0), −16,7 (−21,2, −12,3) и −15,7 (−20,8, −10,6) — среди испытуемых, получивших зилебесиран в дозе 150 мг (каждые 6 месяцев), 300 мг (каждые 3 или 6 месяцев) и 600 мг (каждые 6 месяцев) [p<0,0001].
- Изменение САД, согласно ОИАДС: −9,6 (−13,8, −5,3), −12,0 (−15,7, −8,3) и −9,1 (−13,4, −4,8) [p<0,0001].
По прошествии 6 месяцев изменение САД, согласно СМАД, получилось равным: −11,1 (−15,8, −6,4), −14,5 (−19,1, −9,9), −14,1 (−18,9, −9,4) и −14,2 (−18,9, −9,5) — среди участников, которым назначили зилебесиран в дозе 150 мг (каждые 6 месяц), 300 мг (каждые 6 месяцев), 300 мг (каждые 3 месяца) и 600 мг (каждые 6 месяцев) [p<0,0001].
- Изменение САД, согласно ОИАДС: −7,5 (−12,4, −2,7), −10,5 (−15,3, −5,7), −12,1 (−17,2, −7,1) и −10,2 (−15,1, −5,3) [p=0,0025, p<0,0001].
Пропорции пациентов, ответивших на лечение, — то есть, согласно СМАД, достигших САД < 130 мм рт. ст. и/или его снижения на ≥ 20 мм рт. ст. без дополнительных гипотензивных лекарственных препаратов, — по прошествии 6 месяцев составили 7%, 31%, 51%, 39% и 47% — среди участников, получивших плацебо, зилебесиран в дозе 150 мг (каждые 6 месяц), 300 мг (каждые 6 месяцев), 300 мг (каждые 3 месяца) и 600 мг (каждые 6 месяцев). Соответствующие отношения шансов (odds ratio, OR) выйти к ответу для подгрупп зилебесирана составили 6,8 (2,4–19,4), 19,7 (6,8–56,9), 10,7 (3,8–30,6) и 17,9 (6,2–51,5) [p<0,0001].
Зилебесиран обеспечил непротиворечивое и устойчивое снижение артериального давления на протяжении всего суточного цикла, включая ночное время.
Назначение зилебесирана характеризовалось приемлемой переносимостью. Нежелательные явления (НЯ), связанные с гиперкалиемией (среди 5% пациентов, получавших зилебесиран, — против 1% в группе плацебо), носили легкую степень выраженности, были преходящими и разрешались самостоятельно. Число случаев гипотонии было небольшим (4% против 1%). Не отмечено клинических значимых изменений почечной или печеночной функций. Были зарегистрированы редкие случаи серьезных НЯ (4% против 7%) и тяжелых НЯ (3% против 4%).







Дополнительный анализ установил, что зилебесиран обеспечил должное снижение САД вне зависимости от пола, возраста, расы, а также исходных САД и расчетной скорости клубочковой фильтрации (eGFR). Разве что влияла исходная концентрация ренина в плазме у темнокожих пациентов: если она была низкой, то и снижение САД было не столь выраженным [5].






[/membership]
KARDIA-2
Клиническое исследование KARDIA-2 (NCT05103332) фазы II (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое, международное) изучило добавление зилебесирана (zilebesiran) к гипотензивной терапии взрослых пациентов (n=800) с резистентной гипертонией, которая адекватно не контролируется лекарственными препаратами.
[membership level=»2,3″ show_noaccess=»true»]
Среди критериев включения: усредненное дневное систолическое артериальное давление (САД ) в пределах 155–180 мм рт. ст. или 145–180 мм рт. ст. (соответственно при ранее нелеченной гипертонии и леченной одним–двумя препаратами гипертонии), которое должно снизиться до 130–160 мм рт. ст. после вводного периода исследования.
Вводный 4-недельный открытый период, который был необходим для выравнивания исходных показателей САД, предполагал ежедневный однократный прием какого-либо одного гипотензивного лекарства: 2,5 мг диуретика индапамида (indapamide), 40 мг блокатора рецепторов ангиотензина II олмесартана (olmesartan) или 5 мг блокатора кальциевых каналов амлодипина (amlodipine) [1].
В последующем 6-месячном двойном слепом периоде участники однократно получили подкожную инъекцию 600 мг зилебесирана или плацебо — на фоне продолжения ежедневного приема ранее выбранного гипотензивного препарата (по прошествии 3 месяцев могли быть добавлены дополнительные лекарства, если гипертония не купировалась).
Изменения артериального давления (мм рт. см.) относительно плацебо фиксировались двумя способами: посредством суточного мониторирования артериального давления (СМАД) и однократного измерения артериального давления сфигмоманометром (ОИАДС).
Результаты получились следующими [2] [3].
По истечение 3 месяцев изменение САД, согласно СМАД, составило: −12,1 (95% ДИ [здесь и далее]: −16,5, −7,6), −9,7 (−12,9, −6,6) и −4,0 (−7,6, −0,3) — среди получивших зилебесиран испытуемых, придерживавшихся ежедневной гипотензивной терапии индапамидом, амлодипином или олмесартаном (p<0,001, p<0,001, p=0,036).
- Изменение САД, согласно ОИАДС: −18,5 (−22,8, −14,2), −10,2 (−13,5, −6,9) и −7,0 (−10,4, −3,6) [p<0,001].
По прошествии 6 месяцев изменение САД, согласно СМАД, получилось равным: −11,0 (−14,7, −7,3), −7,9 (−10,6, −5,3) и −1,6 (−4,4, −1,2) [p<0,001, p<0,001, and p=0,26].
- Изменение САД, согласно ОИАДС: −13,6 (−16,9, −10,3), −8,6 (−10,9, −6,3) и −4,6 (−6,8, −2,4) [p<0,001].
Пропорции пациентов, ответивших на лечение, — то есть, согласно СМАД, достигших САД < 130 мм рт. ст. и/или его снижения на ≥ 20 мм рт. ст. без дополнительных (к уже назначаемым) гипотензивных лекарственных препаратов, — по прошествии 6 месяцев составили 64%, 40% и 27% — среди участников, получивших зилебесиран, а затем следовавших терапии индапамидом, амлодипином или олмесартантом. В подгруппах плацебо пропорции таковы: 14%, 14% и 17%. Соответствующие отношения шансов (odds ratio, OR) выйти к ответу для подгрупп зилебесирана составили 12,4 (4,6–33,3), 5,1 (2,4–10,6), 1,8 (0,9–3,4) [p<0,001, p<0,001, p=0,077].
Назначение зилебесирана характеризовалось приемлемой переносимостью. Нежелательные явления (НЯ), в том числе лабораторного характера, носили легкую степень выраженности, были преходящими и разрешались самостоятельно. С гипотонией или ортостатической гипотонией столкнулись 0%, 6% и 5% пациентов, получивших зилебесиран, а затем придерживавших терапии индапамидом, амлодипином или олмесартаном, — против 0%, 3% и 3% в подгруппах плацебо.








[/membership]
KARDIA-3
Продолжается клиническое исследование KARDIA-3 (NCT06272487) фазы II (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое), которое оценивает оправданность назначения зилебесирана (zilebesiran) в качестве дополнительного препарата среди пациентов (n=390) с высоким сердечно-сосудистым риском и резистентной гипертонией (систолическое артериальное давление 130–170 мм рт. ст.), которая адекватно не контролируется 2–4 классами гипотензивных лекарств с разными механизмами действия.
Среди основных критериев включения (на выбор): сердечно-сосудистое заболевание в анамнезе, высокий сердечно-сосудистый риск или хроническая болезнь почек (расчетная скорость клубочковой фильтрации [eGFR] 30–60 мл/мин/1,73 м2).
Исследование ожидается к завершению весной 2025 года.
ЗИЛЕБЕСИРАН: ОПТИМИСТИЧНЫЕ ПЕРСПЕКТИВЫ
Согласно консенсусному мнению, снижение артериального давления более чем на 5 мм рт. ст. является клинически значимым, и потому терапевтические показатели, обеспеченные зилебесираном (zilebesiran), выглядят весьма убедительными. Прогнозируемый однозначный коммерческий успех препарата обусловлен главным образом схемой его очень редкого дозирования (один раз в квартал или полгода), поскольку приверженность пациентов фармакотерапии гипертонии решительно недостаточна.
[membership level=»2,3″ show_noaccess=»true»]
Ввиду того, что зилебесиран селективно таргетирован против выработки ангиотензиногена в печени, оказываемые им альтерирующие эффекты на почечный ангиотензин II минимальны. Другими словами, почечные компенсаторные механизмы не затрагиваются. Это улучшает терапевтический индекс, позволяя назначать зилебесиран в повышенных дозах, не опасаясь развития неблагоприятных событий типа гипотензии, гиперкалиемии или острой почечной недостаточности, с которыми зачастую сталкиваются пациенты, принимающие стандартные гипотензивные препараты, блокирующие ренин-ангиотензин-альдостероновую систему (РААС), поскольку такие лекарства нацелены на нижележащие относительно ангиотензиногена компоненты сигнального пути РААС.
Опять же, зилебесиран позволит избавиться от избыточности в количестве используемых пациентами гипотензивных препаратов разных классов.
Следует, разумеется, тщательно изучить ряд важных вопросов, таких как не исключаемая потеря эффективности ввиду возможного появления антител к зилебесирану, его долгосрочная безопасность, более широкие преимущества в контексте сопутствующих заболеваний вроде сахарного диабета 2-го типа и хронической болезни почек.
Особняком стоит момент с возможностью быстрого отключения зилебесирана, если вдруг возникнет такая необходимость, к примеру, ввиду неожиданно сильного и устойчивого снижения артериального давления. Впрочем, создание малой интерферирующей РНК (миРНК), комплементарной миРНК зилебесирана особых трудностей не представляет.
Помимо грядущей опорной клинической программы фазы III, которая окончательно установит безопасность и эффективность зилебесирана среди широкой популяции пациентов, «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) задумала проверить его способность снижать риск серьезных сердечно-сосудистых событий (MACE).
Предположительно, «Алнайлам» в начале коммерческого пути зилебесирана будет ориентировать его на лечение неконтролируемой гипертонии (она характеризуется скачкообразностью давления, недостаточным его снижением в ночное время, плохой приверженности пациентов терапии), которая устойчива к назначению трех или четырех гипотензивных препаратов разных классов. В дальнейшем, не исключено, будут подключены гипертоники с сердечной недостаточностью или диабетической нефропатией. В целом зилебесиран вполне способен стать новым стандартом лечения первичной (эссенциальной) гипертонии.
Коммерческий запуск зилебесирана на ключевых фармацевтических рынках планеты (включая США, Европу, Японию) ожидается приблизительно в 2030 году, причем с расширенным спектром терапевтических показаний, включающим в том числе снижение сердечно-сосудистой заболеваемости и смертности.
[/membership]
ЗИЛЕБЕСИРАН: КОЕ ЧТО ЕЩЕ
В свое время «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) планировала разработку РНК-интерференционного препарата, в одной молекуле сочетающего две малые интерферирующие РНК (миРНК), чтобы одновременно осуществлять сайленсинг двух генов: ангиотензиногена (ANG) и ангиопоэтин-подобного белка 3 (ANGPTL3). Последний является валидированной мишенью в задаче снижения уровня атерогенных липидов.
Предполагаемый препарат, предназначенный для снижения риска серьезных сердечно-сосудистых событий (MACE) у высокорисковых пациентов, должен был снижать систолическое артериальное давление как минимум на 10 мм рт. ст. и уровень холестерина липопротеинов низкой плотности (ЛПНП) и триглицеридов хотя бы на 40%.
Параллельный сайленсинг реализовывался на рельсах технологической платформы GEMINI, а чрезвычайно редкое подкожное дозирование (один раз в год) — благодаря технологической платформе IKARIA.
Идея, высказанная еще в 2021 году, предполагала выбор препарата-кандидата в 2023 году. Однако, приоритеты, похоже, поменялись: ввиду бешеного спроса на препараты для лечения ожирения «Алнайлам» задумала заняться именно ими.
IONIS PHARMACEUTICALS И ПЕРЕДОВОЕ ЛЕЧЕНИЕ ГИПЕРТОНИИ
Вначале «Айонис фармасьютикалс» (Ionis Pharmaceuticals) пробовала разобраться с экспериментальным препаратом эвазарсен (evazarsen), который, по аналогии с зилебесираном (zilebesiran) авторства «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals), таргетирован против ангиотензиногена (AGT) в печени и предназначен для лечения резистентной гипертонии, не поддающейся адекватному контролю стандартными гипотензивными препаратами.
Затем, когда были собраны убедительные доказательства терапевтической состоятельности эвазарсена, «Айонис» переключилась на разработку его усовершенствованной версии в лице тонламарсена (tonlamarsen).
ЭВАЗАРСЕН: МЕХАНИЗМ ДЕЙСТВИЯ
Подкожно назначаемый эвазарсен (evazarsen, IONIS-AGT-LRx) представляет собой антисмысловой олигонуклеотид (ASO), ингибирующий синтез ангиотензиногена (AGT) в печени.
[membership level=»2,3″ show_noaccess=»true»]
Эвазарсен, будучи в точности комплементарным матричной РНК (мРНК), кодирующей AGT, связывается с ее нетранслируемым участком, тем самым приводя к ее же разрушению рибонуклеазой. В итоге предотвращается трансляция и останавливается синтез ангиотензиногена.
Для таргетной доставки эвазарсена в печень его ASO-последовательность ковалентно прилинкована к N-ацетилгалактозаминовому (GalNAc) лиганду, связывающему асиалогликопротеиновый рецептор 1 (ASGR1) на гепатоцитах.
В доклинических исследованиях эвазарсена на моделях грызунов с гипертонией или острой почечной недостаточностью было продемонстрировано падение уровня циркулирующего AGT на 90% с устойчивым снижением артериального давления [1].
Предполагалось, что коммерческая версия эвазарсена будет применяться подкожными инъекциями один или два раза в месяц.
[/membership]
ТОНЛАМАРСЕН: МЕХАНИЗМ ДЕЙСТВИЯ
«Айонис фармасьютикалс» (Ionis Pharmaceuticals), внимательно отслеживающая успехи конкурентов, поняла, что следует в срочном порядке оптимизировать режим дозирования эвазарсена (evazarsen), ведь прямой соперник зилебесиран (zilebesiran), которым занимается «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals), продемонстрировал, что эффективно снижает артериальное давление даже при очень редком дозировании подкожными инъекциями один раз в полгода.
[membership level=»2,3″ show_noaccess=»true»]
Для этого была подготовлена улучшенная версия эвазарсена — тонламарсен (tonlamarsen, ION904, AGT-2.5-LRx).
Антисмысловой олигонуклеотид (ASO) тонламарсен, во-первых, ингибирует синтез ангиотензиногена (AGT) в печени в более чем 10 раз сильнее, чем эвазарсен, и, во-вторых, может назначаться существенно реже: например, один раз в два или три месяца.
Не исключено, удастся разработать пероральную рецептуру тонламарсена.
[/membership]
ЭВАЗАРСЕН: КЛИНИЧЕСКИЕ РЕЗУЛЬТАТЫ
«Айонис фармасьютикалс» (Ionis Pharmaceuticals) завершила два клинических испытания NCT03714776 и NCT04083222 фазы II (рандомизированных, двойных слепых, плацебо-контролируемых, многоцентровых), которые оценили эффективность и безопасность эвазарсена (evazarsen) в лечении первичной (эссенциальной) артериальной гипертензии. Эвазарсен применялся соответственно монотерапевтически и в качестве дополнительного препарата к уже назначаемым гипотензивным лекарствам.
[membership level=»2,3″ show_noaccess=»true»]
Первое исследование охватило взрослых пациентов (n=25) с гипертонией (систолическое артериальное давление [САД] 140–165 мм рт. ст.), придерживающихся стабильной терапии двумя гипотензивными препаратами, один из которых — ингибитор ангиотензинпревращающего фермента (иАПФ) или блокатор рецептора ангиотензина II (БРА), а второй — бета-блокатор, блокатор кальциевых каналов или диуретик. Участники должны были прекратить прием всех гипотензивных лекарств.
Второе исследование пригласило пригласило взрослых пациентов (n=26) с неконтролируемой гипертонией (САД 140–170 мм рт. ст.), следующих стабильным курсом гипотензивной терапии из двух–трех препаратов разных классов, как то: в обязательном порядке иАПФ или БРА, плюс один–два дополнительных лекарства, таких как бета-блокатор, блокатор кальциевых каналов или диуретик (не относящийся к калийсберегающим). Участники должны были продолжать прием гипотензивных лекарств.
На протяжении 8 недель пациентам назначали 80-мг дозу эвазарсена или плацебо — подкожной инъекцией один раз в неделю.
Результаты получились следующими [1].
Уровень сывороточного ангиотензиногена (AGT) в группах эвазарсена снизился на 54±25% и 67±14% в первом и втором исследованиях соответственно — против его роста на 3±18% и 13±23% в группах плацебо (p<0,001). Статистически значимое расхождение начало отмечаться на 8-й день, оставаясь таким вплоть до 92-го и 78-го дня.
Назначение эвазарсена привело к численно большему относительно плацебо (но статистически незначимому) снижению САД и диастолического артериального давления (ДАД). Так, усредненное изменение САД (мм рт. ст.) составило −8 (95% ДИ [здесь и далее]: −17, +2) и −12 (−21, −4), тогда как ДАД — −1 (−8, +5) и −6 (−11, −1).
В группах эвазарсена большая пропорция пациентов, чем в контрольных группах, продемонстрировала снижение САД и ДАД не менее чем на 5, 10 или 15 мм рт. ст., а также вышла к целевым показателям ниже 140 и 90 мм рт. ст. соответственно.
Второе исследование также показало отсутствие существенных различий между исходами в зависимости от того, принимали ли пациенты два (65% испытуемых) или три (35%) гипотензивных препарата.
Применение эвазарсена характеризовалось приемлемой переносимостью. Не зафиксировано гипотензивных событий, гиперкалиемии или почечных нарушений.




«Айонис» также запустила пару клинических испытаний фазы IIb (рандомизированных, двойных слепых, плацебо-контролируемых, многоцентровых), которые проверили еженедельное подкожное назначение эвазарсена в различных дозах и среди различных популяций пациентов.
Так, ASTRAAS (NCT04714320) изучило эвазарсен при неконтролируемой резистентной гипертонии среди пациентов (n=160), уже принимающих три и более гипотензивных препарата, а ASTRAAS-HF (NCT04836182) протестировало эвазарсен в лечении пациентов (n=72) с хронической сердечной недостаточностью со сниженной фракцией выброса (HFrEF).
Исследования завершены, однако их результаты не опубликованы.
[/membership]
ТОНЛАМАРСЕН: КЛИНИЧЕСКИЕ РЕЗУЛЬТАТЫ
«Айонис фармасьютикалс» (Ionis Pharmaceuticals) провела тонламарсен (tonlamarsen) через клиническое исследование NCT05314439 фазы II (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое) среди взрослых пациентов (n=48) с неконтролируемой первичной (эссенциальной) артериальной гипертензией (систолическое артериальное давление [САД]) 130–170 мм рт. ст.), стабильно принимающих хотя бы одно гипотензивное лекарственное средство.
[membership level=»2,3″ show_noaccess=»true»]
Участникам назначали тонламарсен (30, 60 или 90 мг) или плацебо — подкожными инъекциями каждые 4 недели на протяжении 3 месяцев.
На 15-й неделе снижение уровня сывороточного ангиотензиногена (AGT) составило усредненных 79% и медианных 86% в 90-мг подгруппе тонламарсена — против его снижения на 6% и 5% в группе плацебо (p=0,001), тем самым механистически подтвердив состоятельность дозирования тонламарсена один раз в месяц [1].
Снижение САД как минимум на 10 мм рт. ст. было отмечено среди 42% пациентов, получавших тонламарсен, — против 30% в группе контроля.
Применение тонламарсена характеризовалось приемлемой переносимостью. Не зафиксировано ни целевых нежелательных явлений (НЯ), таких как гиперкалиемия, почечная дисфункция, гипотензия, ни внецелевых НЯ, таких как печеночная дисфункция, тромбоцитопения.
[/membership]
КОНВЕЙЕР
Сейчас конкуренции «Алнайлам фармасьютикалс» (Alnylam Pharmaceuticals) и ее зилебесирану (zilebesiran), считай, нет.
[membership level=»2,3″ show_noaccess=»true»]
С учетом того, насколько скромна «Айонис фармасьютикалс» (Ionis Pharmaceuticals) в объявлении клинических успехов, всё идет к тому, что программы эвазарсена (evazarsen) и тонламарсена (tonlamarsen) будут по итогам свернуты. Проблема состоит в том, что эти препараты-кандидаты, должным образом блокируя ангиотензиноген (AGT) в печени, требуют существенно более частого дозирования, чем зилебесиран, то есть не обладают конкурентным преимуществом.
Экспериментальный конвейер представлен считанными молекулами, таргетированными на AGT и изучаемыми в лечении гипертонии.
Так, раннестадийную клиническую проверку проходит РНК-интерференционный (RNAi) препарат-кандидат BW-00163 китайской «Арго байофарма» (Argo Biopharma). В начале 2024 года «Новартис» (Novartis) заключила с «Арго» многомиллиардное соглашение: не исключено, договоренности включают BW-00163 [1] [2].
Китайская «Сучжоу Райбо лайф сайенсиз» (Suzhou Ribo Life Science) занимается доклиническим RNAi-препаратом RBD9079 [3].
Китайские «Сучжоу Синеджин байо» (Suzhou Senegene Bio) и «Инновент байолоджикс» (Innovent Biologics) пробуют силы с доклиническим RNAi-препаратом SGB-3908 (IBI-3016) [4] [5].
На доклиническом этапе находятся STP136G и STP237G — RNAi-молекулы авторства «Сирнаомикс» (Sirnaomics) с офисами в США и Китае. Первое лекарственное соединение нацелено на AGT, второе — одновременно на AGT и аполипопротеин C3 (APOC3) [6].
[/membership]