ЧТО ПРОИЗОШЛО
Экспериментальный препарат BNT327 (PM8002) может стать новым стандартом первоочередного лечения трижды негативного рака молочной железы.
ОСНОВНЫЕ ФАКТЫ
Препарат-кандидат BNT327 (PM8002) продемонстрировал обнадеживающие промежуточные результаты клинической проверки прежде нелеченного неоперабельного местнораспространенного или метастатического трижды негативного рака груди.
Экспериментальная терапия сработала одинаково эффективно вне зависимости от уровня опухолевой экспрессии PD-L1.
Сейчас в первоочередной терапии при данном показании применяется «Китруда» (Keytruda, пембролизумаб), блокатор PD-1 авторства «Мерк и Ко» (Merck & Co.), но он требует наличия высокого уровня PD-L1-экспрессии.
BNT327 (PM8002) — биспецифическое антитело, одновременно нацеленное на PD-L1 и VEGF-A.
BNT327 (PM8002) разработан китайской «Байотеус» (Biotheus).
В ноябре 2023 года немецкая «Байонтек» (BioNTech) лицензировала BNT327 (PM8002) у «Байотеус» для его разработки и продвижения за пределами Китая [1]. Через год, в ноябре 2024-го, «Байонтек» купила всю «Байотеус» за авансовых 800 млн долларов и последующие выплаты до 150 млн долларов, получив доступ к обширному портфелю из экспериментальных биспецифических антител [2].

«Китруда» разрешен для первоочередного лечения трижды негативного рака молочной железы
Пембролизумаб проник в запретную онкологическую зону.
КАК ЭТО РАБОТАЕТ
BNT327 (PM8002) представляет собой биспецифическое антитело, содержащее две тяжелых цепи (VHH) гуманизированного антитела против PD-L1, слитых с C-концевым иммуноглобулином G (IgG) против VEGF-A.
Одновременное таргетирование на PD-L1 и VEGF-A, во-первых, блокирует взаимодействие PD-1 и PD-L1, тем самым обращая вспять иммуносупрессивный и истощенный фенотип эффекторных Т-клеток и усиливая опосредованный цитотоксическими Т-лимфоцитами иммунный ответ против опухолевых клеток, и, во-вторых, захватывает и нейтрализует выделяемый опухолевыми клетками VEGF-A, способствуя нормализации состояния кровеносных сосудов, склонных к разрастанию и питанию опухоли.
КЛИНИЧЕСКИЕ ПОДРОБНОСТИ
Продолжающееся клиническое исследование NCT05918133 фазы Ib/II пригласило взрослых пациентов (n=42) из Китая с прежде нелеченным неоперабельным местнораспространенным или метастатическим трижды негативным раком молочной железы.
Участникам назначали внутривенно PM8002 в сочетании с наб-паклитакселом — до момента неприемлемой токсичности или прогрессирования заболевания.
После наблюдений на протяжении медианных 18,1 месяца (95% ДИ [здесь и далее]: 16,9–19,7) промежуточные результаты получились следующими [1] [2]:
- частота общего ответа (ORR): 79% (63–90), включая 2% (n=1/42) полных ответов (CR) и 76% (n=32/42) частичных ответов (PR);
- частота подтвержденного общего ответа (cORR): 74% (58–86);
- частота контроля заболевания (DCR) как сумма частот CR, PR и стабилизации заболевания (SD): 95% (84–99);
- медиана времени до ответа (TTR): 1,9 месяца (1,8–2,0);
- медиана длительности ответа (DOR): 11,7 месяца (7,2–17,3);
- медиана выживаемости без прогрессирования (PFS): 13,5 месяца (9,4–18,1);
- медиана общей выживаемости (OS): еще не созрела;
- 12-месячная частота OS: 81% (65–90);
- 15-месячная частота OS: 78% (62–88);
- 18-месячная частота OS: 72% (55–84).
При разбивке пациентов сообразно отсутствию (CPS < 1; n=13) или наличию (CPS ≥ 1; n=25) опухолевой экспрессии PD-L1 показатель cORR составил 77% и 72%. При высокой PD-L1-экспрессии (CPS ≥ 10) все пациенты (n=9) достигли частичного ответа.
ЧТО ДАЛЬШЕ
Продолжаются два клинических испытания лечения неоперабельного местнораспространенного или метастатического трижды негативного рака груди:
- NCT06419621 фазы III: первоочередная терапия — PM8002 с наб-паклитакселом в сравнении только с последним;
- NCT06449222 фазы II: терапия первой или второй линии — BNT327 в комбинации с или наб-паклитакселом, или паклитакселом, или эрибулином, или карбоплатином и гемцитабином.
ЧТО ЕЩЕ
«Байонтек» и «Байотеус» верят в успех BNT327 (PM8002), и поэтому настроены весьма серьезно, масштабно проверяя этот экспериментальный препарат в лечении различных онкологических заболеваний:
- NCT06712355 фазы III: прежде нелеченный мелкоклеточный рак легкого (МРЛ) на распространенной стадии — BNT327 с химиотерапией (этопозид + карбоплатин) в сравнении с «Тецентриком» (Tecentriq, атезолизумаб) с такой же химиотерапией.
- NCT05844150 фазы II/III: такое же исследование, как NCT06712355, но в Китае.
- NCT06616532 фазы III: терапия второй линии МРЛ, который прогрессировал после первоочередной платиносодержащей химиотерапии, — PM8002 с паклитакселом в сравнении с топотеканом или паклитакселом.
- NCT06712316 фазы II/III: ранее нелеченный неоперабельный немелкоклеточный рак легкого (НМРЛ) на стадии IIIB/C или IV — BNT327 с химиотерапией (карбоплатин + пеметрексед) в сравнении с «Китрудой» (Keytruda, пембролизумаб) с такой же химиотерапией.
- NCT05756972 фазы II/III: местнораспространенный или метастатический EGFR-мутантный НМРЛ на стадии IIIB/C или IV, который прогрессировал после назначения тирозинкиназного EGFR-ингибитора, — PM8002 с химиотерапией (карбоплатин + пеметрексед) в сравнении с последней.
- NCT05864105 фазы II: первоочередное лечение неоперабельной местнораспространенной или метастатической гепатоцеллюлярной карциномы — PM8002 на фоне химиотерапевтической схемы FOLFOX.
- NCT06584071 фазы Ib/II: первоочередное лечение неоперабельной местнораспространенной или метастатической гепатоцеллюлярной карциномы — мононазначение PM8002 или в комбинации с PM1009, биспецифическим антителом против TIGIT и PVRIG, в сравнении с «Тецентриком» и бевацизумабом.
- NCT05918107 фазы II: первоочередное лечение неоперабельной злокачественной мезотелиомы — PM8002 в сочетании с пеметрекседом, цисплатином и карбоплатином.
- NCT05879055 фазы II: второлинейная терапия неоперабельной нейроэндокринной опухоли, прогрессировавшей после платиносодержащей химиотерапии, — PM8002 на фоне химиотерапевтической схемы FOLFIRI.
ЭКСПЕРТНЫЕ КОММЕНТАРИИ
Лечение первой линии местнораспространенного или метастатического трижды негативного рака молочной железы при помощи BNT327 (PM8002) в сочетании с химиотерапевтическим наб-паклитакселом продемонстрировало клинически значимые исходы по общей выживаемости и противоопухолевую активность вне зависимости от статуса опухолевой экспрессии PD-L1.
Профиль безопасности экспериментального препарата оставался в рамках известных нежелательных явлений, свойственных отдельным блокаторам PD-(L)1, ингибиторам VEGF и наб-паклитакселу.
«Китруда» одобрен в первоочередном лечении при таком же показании — в сочетании с химиотерапией. Однозначное условие: высокая опухолевая PD-L1-экспрессия (CPS ≥ 10).
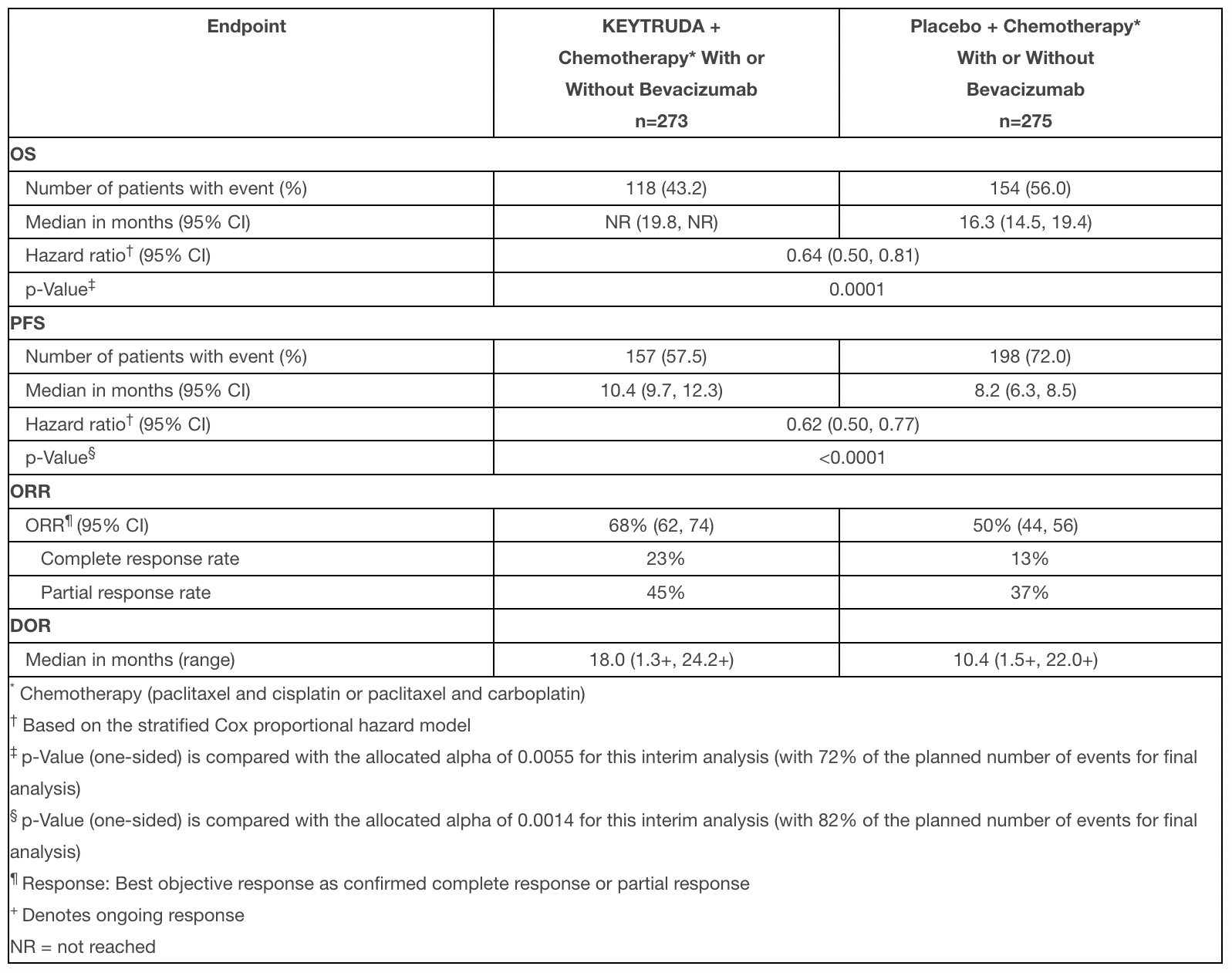
В клиническом испытании KEYNOTE-355 (NCT02819518), в котором пембролизумаб был проверен в комбинации с паклитакселом, наб-паклитакселом или карбоплатином с гемцитабином, результаты таковы [1]:
- cORR: 53% (46–59), включая CR 17% и PR 35%;
- медиана DOR: 12,8 месяца (9,9–25,9);
- медиана PFS: 9,7 месяца (7,6–11,3) — отношение риска (hazard ratio, HR) 0,66 (0,50–0,88);
- медиана OS: 23,0 месяца (19,0–26,3) — HR 0,73 (0,55–0,95).
В случае просто наличия экспрессии PD-L1 (CPS ≥ 1) добавление пембролизумаба к химиотерапии не смогло статистически значимым образом превзойти последнюю.
Таким образом, получается, что BNT327 (PM8002) потенциально способен заменить собой «Китруду», поскольку работает на более широкой популяции пациентов с трижды негативным раком груди.
Вообще же BNT327 (PM8002) располагает уже доказанной применимостью при различных онкозаболеваниях, включая мелкоклеточный рак легкого (МРЛ), немелкоклеточный рак легкого (НМРЛ), рак шейки матки, платинорезистентный рак яичника, почечно-клеточная карцинома.

«Мерк и Ко» не дремлет: в середине ноября 2024 года она выдала китайской «Ланова медисинз» (LaNova Medicines) авансом 588 млн долларов и пообещав еще до 2,7 млрд долларов по мере развития проекта, взамен лицензировав биспецифическое антитело LM-299, в котором антитело против VEGF слито с двумя C-концевыми однодоменными антителами против PD-1 [2]. Сейчас LM-299 проходит клиническое исследование NCT06650566 фазы I/II среди китайских пациентов (n=230) с распространенными солидными опухолями.
В конце октября 2024 на сцену вышел биотехнологический стартап «Оттимо фарма» (Ottimo Pharma), который занимается разработкой янкистомига (jankistomig), бифункционального антитела против PD-1 и VEGFR2, намеревающегося перейти к клинической проверке в 2025 году. Уникальной особенностью молекулы является то, что она связывает VEGFR2, преимущественно экспрессирующий в микроокружении опухоли, — вместо связывания VEGF по всему организму; другими словами, лечение окажется, как ожидается, более переносимым [3].
Тогда же «Кресент байофарма» (Crescent Biopharma) сообщила об обратном слиянии с «Глайкомиметикс» (GlycoMimetics), чтобы стать публичной: первая, принадлежащая «Парагон терапьютикс» (Paragon Therapeutics), пробует силы с CR-001, тетравалентной биспецифической молекулой, сочетающей два IgG-антитела против VEGF и два одноцепочечных вариабельных фрагмента (scFv) против PD-1 и готовящейся к клиническим исследованиям в конце 2025 года — начале 2026-го [4].

Интерес к одновременной блокаде PD-(L)1 и VEGF по-настоящему захлестнул фармотрасль, когда экспериментальный ивонесцимаб (ivonescimab) существенно эффективнее, чем пембролизумаб, справился с первоочередным лечением НМРЛ, причем вне привязки к уровню опухолевой экспрессии PD-L1 или гистологии [5].
В Китае ивонесцимаб, придуманный местной «Акесо» (Akeso), уже одобрен под брендом «Идафанг» (Idafang). На западе его разработкой занимается «Саммит терапьютикс» (Summit Therapeutics).
Ивонесцимаб: первый настоящий «убийца» «Китруды»
Впервые удалось серьезным образом опередить пембролизумаб в эффективности лечения рака легкого.
Промежуточные результаты клинического исследования NCT05227664 фазы II первоочередного лечения ивонесцимабом с паклитакселом или наб-паклитакселом пациентов (n=30) с местнораспространенным или метастатическим трижды негативным раком груди по прошествии медианных 10,2 месяца наблюдений [6] [7]:
- ORR: 72%;
- DCR: 100%;
- медиана DOR: 7,5 месяца (3,9–NE);
- медиана PFS: 9,3 месяца (6,2–NE).
Согласно уровню опухолевой PD-L1-экспрессии CPS < 1 (n=16), CPS < 10 (n=24) и CPS > 10 (n=6), показатель ORR составил 87%, 70% и 83%.